【連載ばぁばみちこコラム】第六十七回 小さく生まれた赤ちゃんの子育て―発育と発達―

自分の子どもが「小さく生まれる」ということは予想もしていなかった現実で、生まれて初めて自分の赤ちゃんに会った時、多くのお母さんは戸惑いや不安を感じます。また、育てていく中で、どうしても周りの同じ年齢の赤ちゃんと比べ、発育や発達のちょっとした違いに心配を感じてしまいがちです。
赤ちゃんが未熟児として出生したお母さんの不安や悩み
周産期医療の進歩によって多くの小さな赤ちゃんが救命されるようになってきました。しかし、出産したお母さんは、満期で産めなかったという不全感や、赤ちゃんに対して申し訳ないという気持ち、発育発達に対する将来の不安を感じています。特に生まれた時の体重が少なければ、少ないほどその思いは強いものがあります。

生まれた直後は未熟児を出産したことへの自責の念や子どもに対する申訳なさとともに、「将来うまく育つのだろうか?」という子どもの発育や発達に対する不安やあせりを感じます。また、ミルクが上手に飲めない、母乳を直接上手に飲めない、離乳食が進まないなど栄養に関する悩みも多く見られます。
体の発育が遅く小柄、他の子どもと比べて発達が遅いなど、大きくなるにつれて発育発達に関する悩みも増え、成熟児を持つお母さんと話ができづらくなってしまいます。
未熟児の発育
出生直度の赤ちゃんの発育は同じ妊娠期間で生まれた赤ちゃんの出生体重をもとに作られた在胎期間別出生体重標準曲線を用いて評価します(42回コラムを参照ください)。
この標準曲線は同じ妊娠期間で生まれた赤ちゃんの出生体重をもとに、性別と初産・経産別に作られていて、出生体重が10パーセンタイル未満の赤ちゃんを不当軽量児(light for dates infant)、さらに体重だけでなく身長も10パーセンタイル未満(同じ性別・在胎週数の赤ちゃん100人で比べたとき、身長と体重が小さい方から10番目以内に入る)の赤ちゃんをSFD児(small for dates infant)と呼んでいます。
NICU入院中の発育
早産で生まれた赤ちゃんは予定日近くになっても、体重や身長が標準に追いつかないことがあり、この傾向はより早く生まれた赤ちゃんほど多く見られます。
要因としては、お母さんの胎内で発育不全があり、産まれた時の身長や体重がすでに標準曲線を下回っていることや様々な入院中の合併症により入院中の栄養がうまく進まず、発育が順調にいかないことが考えられます。入院中の発育の遅れは、その後の赤ちゃんの発達や発育の遅れに関連する可能性があります。
NICU退院後の発育=修正月齢(予定日からの月齢)で評価しましょう
 お家に帰って、家族との生活が始まり、周りに同じくらいの時に生まれた赤ちゃんがいると、どうしても発育が気になることと思います。
お家に帰って、家族との生活が始まり、周りに同じくらいの時に生まれた赤ちゃんがいると、どうしても発育が気になることと思います。
早産で生まれた赤ちゃんの発達や成長は、実際に生まれた日からではなく、もともとの出産予定日だった日を基準に考えていきます。これを修正月齢といいます。
身長や体重などを母子手帳の発育曲線に修正月齢で記入し基準内であれば、退院後に発育に大きな影響を与えるような病気にかからない限り3歳頃までに発育は追つきます。
1500g未満の極低出生体重児では、生まれた週数や体重、合併症の有無によって発育に個人差が大きいため、平成4年度に作成された「極低出生体重児の発育曲線」を目安とされるといいと思います。この発育曲線は1500g未満で生まれた赤ちゃんのうち、比較的順調に経過した子どもの成長をもとに作られたものです。
多くの未熟児のお母さんは、子どもの発育が遅く小柄であることを心配し、ミルクの量を増やしたり、母乳から人工栄養に切り替えたりする人もいますが、未熟児にとって母乳栄養は感染を防ぎ、お母さんと触れ合いを育むのに大切な役割を果たします。お母さんに無理のない限りしっかり母乳をあげてください。赤ちゃんが一生懸命おっぱいを吸っている様子は本当にほほえましいものです。
発育を見ていく上で最も大切なことは、発育曲線上のグラフに一喜一憂せず、その子が生まれてからの成長をトータルで見ていくことです。
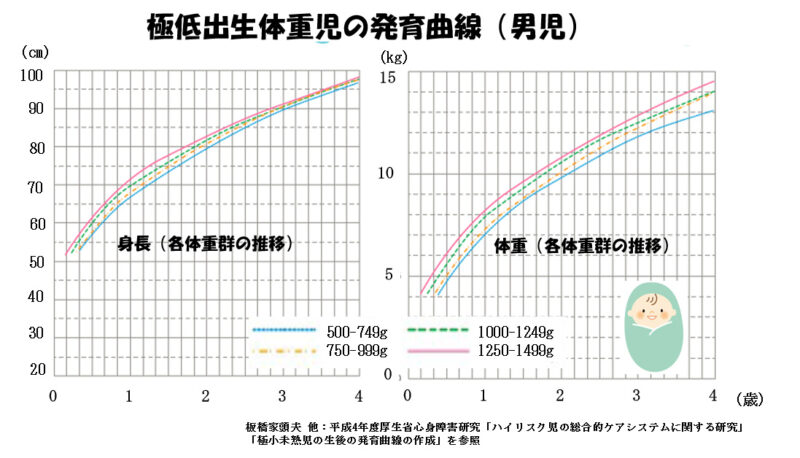
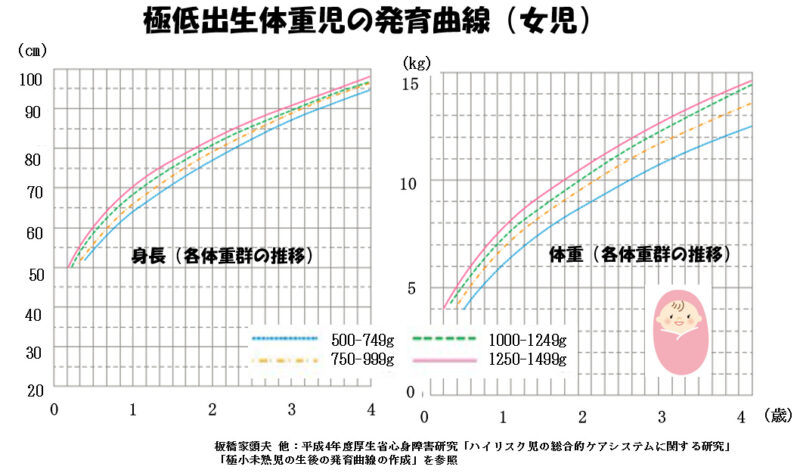
SGA 児の発育
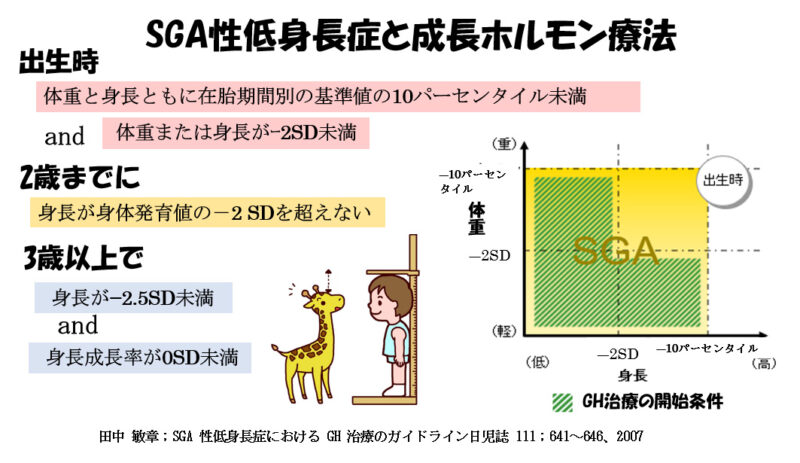
SGAは「Small for Gestational Age」の略で、在胎週数に応じた標準の身長や体重に比べて、小さく生まれた赤ちゃんのことです。出生時の体重と身長がどちらも標準値の10 パーセンタイルを下回る場合にSGA児(SFD児と同じ意味です)と呼ばれます。
SGA児のうち90%は生後2〜3歳で標準的な身長に追いつきますが、約10%は追いつくことができず、大きくなっても低身長のままで、これをSGA性低身長症と呼んでいます。
SGAのうち、生まれた時の体重または身長がー2SD未満で、暦年齢が3 歳以上になった時点で,成長率が0 SD 未満,身長が-2.5 SD 未満であれば、3歳以後に成長ホルモンの注射による治療ができますので、定期的な健診で身長の伸びを見ていくことが必要です。心配であれば、内分泌専門の小児科の医師に相談してください。
未熟児の発達=3歳頃までの発達は修正年齢で考えましょう
低出生体重児、特に1500g未満で生まれた極低出生体重児と呼ばれる赤ちゃんは脳性麻痺などの運動障害や知的な遅れがみられることが知られています。
子どもの発達は一人一人で異なり、初めは運動や言葉などの発達がゆっくりでも、後から追いついてくる子どももたくさんいます。特に早く生まれた赤ちゃんほど、暦年齢(生まれてからの年齢)と修正年齢(予定日からの年齢)との差が大きいため、運動や知的発達の差に個人差がある2~3歳頃までは暦年齢ではなく、修正年齢で発達を考える必要があります。
また発達は、その時点で何ができるかだけではなく線としての成長を見ていく必要があります。
発達障害のリスク
早く産まれた赤ちゃんに発達の障害(神経学的障害)がどの程度認められるかは出生体重と在胎週数により差があります。
わが国では全国の周産期センターが参加してネットワークを作り1500g未満で生まれた赤ちゃんの周産期の情報を集めてデータベースを作っています。
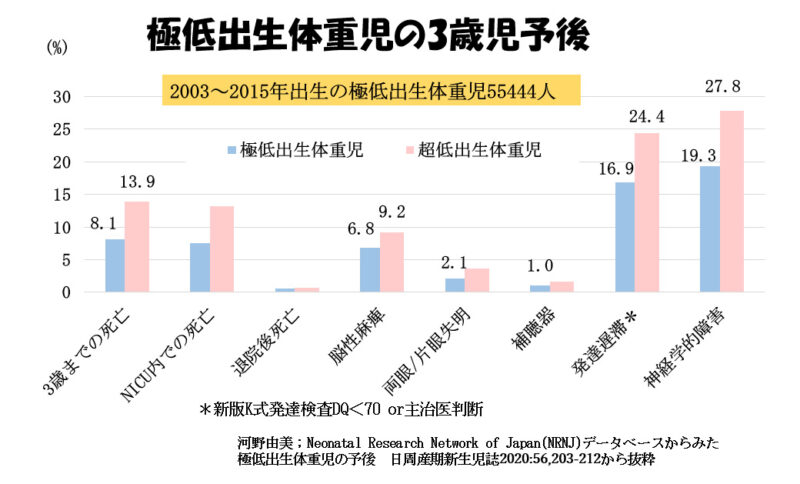
このデータの収集は2003年に生まれた赤ちゃんから始まり、2003年から2015年出生までの13年間の登録数は、2020年1月時点で56148名となりました。
このうち、データがそろっている赤ちゃん55444人についての報告では、3歳までの死亡は全体で8.1%、超低出生体重児は13.9%で、大半はNICU入院中に亡くなっています。
3歳児の予後では、脳性麻痺6.8%、両眼/片眼失明2.1%、補聴器1.0%、発達遅滞を16.9%に認め、これらいずれかを合併する神経学的障害は19.3%でした。超低出生体重児ではこれらの障害はより高く、神経学的障害は27.8%でほぼ4人に1人に、何らかの障害を認めています。
運動発達の評価
乳児の運動発達のチェックが行いやすい月齢をKey monthsと言い、4、7、10、18、36か月がそれにあたり、運動発達や反射の評価が行われます。
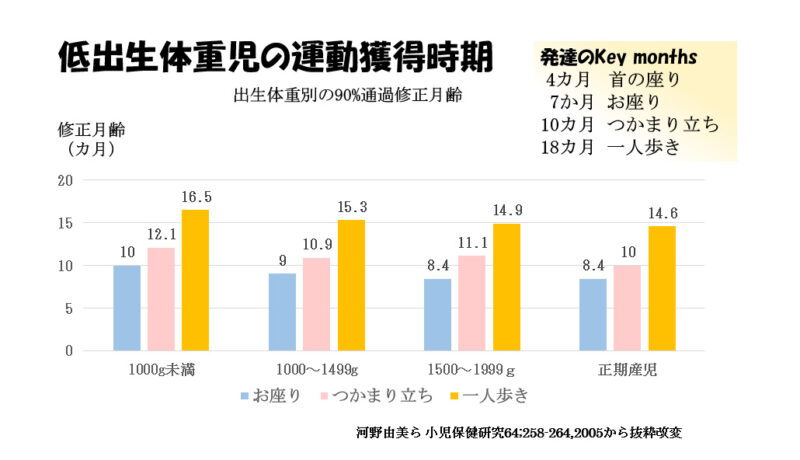
Key monthsでチェックする項目として4カ月で首の座り、7か月でお座り、10カ月でつかまり立ち、18カ月で一人歩きがあげられます。
低出生体重児の90%の子どもで運動が可能となった時期を体重別にみると、早く生まれるほど、正期産児に比べて運動ができる時期が遅くなりますが、ゆっくりでも、運動は追いついていく傾向があります。 一応の目安は修正月齢8か月ごろまでにおすわり、修正月齢1歳6か月ごろまでに一人歩きがみられない場合は、小児科の医師や地域の保健師さんに相談したほうがいいと思われます。
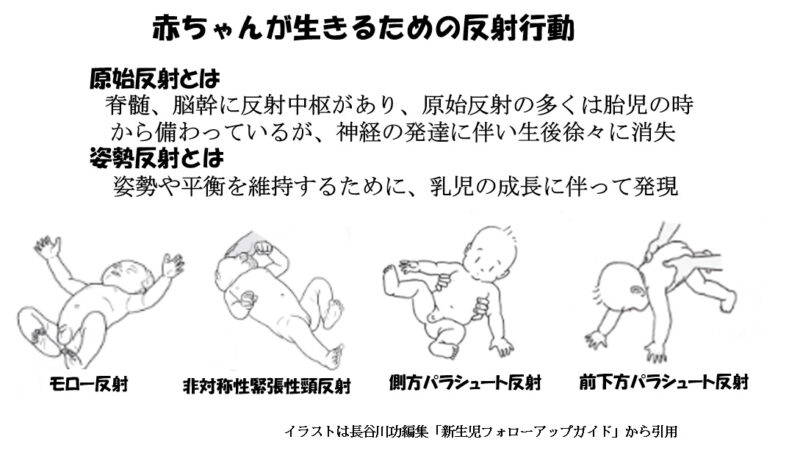
赤ちゃんが生きるための反射行動には、胎児の時から備わっており、発達に伴い生後徐々に消えていく原始反射と姿勢や平衡を保つために成長に伴って現れる姿勢反射があります。
原始反射は脳幹でコントロールされ、無意識に起こる“反射”で、代表的なものとしてはモロー反射や非対称性緊張性頸反射などがあります。
モロー反射は大きな音などの刺激で、ピクリと反応し両手を広げて抱きつくような反射で、生後6~7カ月頃で消失します。
また、非対称性緊張性頸反射は、あおむけで赤ちゃんの顔の向きを左右どちらかに向けた時、向けた側と同じ側の手足が伸び、反対側の手足が曲がり、まるでフェンシングをするような姿勢をとる反射のことで、生後4~5ヶ月頃には消失します。
一方、成長に伴って姿勢や平衡を保つために必要なのが姿勢反射です。代表的なものに、パラシュート反射があります。
側方パラシュート反射は生後6-7ヶ月ごろに現れ、体を横に傾けると、傾けた側の手を伸ばして体を支える反射で、これによりバランスを崩さないように上手にお座りができるようになります。
前下方パラシュート反射は生後7-8ヶ月ごろに現れ、赤ちゃんを抱きかかえて上半身を前に倒すと、両手を前に出して、体を支えようとする反射です。これによって、赤ちゃんがつかまり立ちなどでバランスを崩した時に手をついて姿勢を保つことができるようになります。
原始反射が、消失する時期を過ぎても残っていたり、姿勢反射が現れる時期になっても出現しなかったりする場合は注意が必要です。
精神発達の評価
精神発達は、子どもの認知と行動面での発達を発達指数で評価します。
乳幼児の評価には新版K式発達検査が用いられ、全体の発達指数(DQ) のほかに、「姿勢・運動」「認知・適応」「言語・社会」の3つの領域の評価も行われ、DQ は85以上で正常、70未満で遅滞、その間(70 ~ 84)が境界とされています。
未熟児では知的能力が境界域のことも多いのですが、幼少期の評価は、学童期以降になると変わることも多く、慎重にフォローしていく必要があります。
感染症の予防=赤ちゃんの免疫と予防接種
 生まれたばかりの赤ちゃんは胎盤(=移行抗体)や母乳を通じてもらった免疫によって、感染から守られています。この免疫は生後3か月ごろより減少し、さまざまな感染症にかかりやすくなります。胎盤を通してお母さんからもらっている免疫グロブリンIgGの量は、在胎週数に比例しており、早く生まれた赤ちゃんは、少ない量の免疫しか受け取っていません。
生まれたばかりの赤ちゃんは胎盤(=移行抗体)や母乳を通じてもらった免疫によって、感染から守られています。この免疫は生後3か月ごろより減少し、さまざまな感染症にかかりやすくなります。胎盤を通してお母さんからもらっている免疫グロブリンIgGの量は、在胎週数に比例しており、早く生まれた赤ちゃんは、少ない量の免疫しか受け取っていません。
重症化しやすい感染症を予防するには、人ごみを避けるなどの日常生活の中での注意が大切ですが、ワクチン接種は感染症を予防するのに最も有効な手段です。感染症にはワクチンで予防ができるものとできないものがあり、ワクチンで防げる感染症をVPD(Vaccine Preventable Disease)と呼んでいます(第2回コラムを参照ください)。
ワクチン接種は感染症にかかることを予防できる以外に、かかってもごく軽い症状で済むことが期待されます。特に肺炎球菌とインフルエンザ菌、ロタウイルスなど髄膜炎や脳炎・脳症など後遺症を残す感染症は、生後早い時期から接種ができますので、スケジュールに沿って確実な接種を行うことが大切です。
未熟児の赤ちゃんも予防接種は生まれた日からの実月齢で行います。未熟児だからといって、ワクチン接種における副反応が増加する危険性は現行ワクチンでは認められていません。また、同時接種も行うことができます(予防接種ガイドライン2018 年度版予防接種ガイドライン等検討委員会編、http://www.yoboseshu-rc.com/publics/index/7)。
早産児に投与するRSウイルスに対するモノクロナール抗体であるパリビズマブは、他の予防接種の効果に影響はなく、ワクチン接種のスケジュールを変更する必要はありません。

お家での生活で注意すること=基本的には成熟児の赤ちゃんと同じ

NICU入院中に大きな合併症(第66回コラムを参照ください)がなければ、退院後の生活は成熟児の赤ちゃんと同じように育てて大丈夫です。
退院後も生活の中で気を付けなければならない入院中の合併症としては、呼吸に関する慢性肺疾患と後天性声門下狭窄症、中枢神経に関する脳室内出血後水頭症と脳室周囲白質軟化症、手術を行った壊死性腸炎があげられます。
室温・湿度管理は大切
退院してすぐの頃は、体温の調節が上手にできないので、室温が18~20度くらいになるように温度調節が必要です。また湿度にも注意が必要で、70%くらいを目安に調節しましょう。
特に冬場は空気が乾燥して、インフルエンザなどが流行します。慢性肺疾患など合併症のあるお子さんなどは、呼吸器感染を起こすと、呼吸が悪化する恐れがありますので特に気を付けてあげてください。
授乳、離乳食について
 「母乳(ミルク)を飲む量が少ない」という悩みは多くのお母さんから聞かれます。赤ちゃんは、ムラ飲みや休み休み少しずつ飲むことも多く、赤ちゃんの機嫌がよく、よく眠っているようであれば、様子を見て大丈夫です。
「母乳(ミルク)を飲む量が少ない」という悩みは多くのお母さんから聞かれます。赤ちゃんは、ムラ飲みや休み休み少しずつ飲むことも多く、赤ちゃんの機嫌がよく、よく眠っているようであれば、様子を見て大丈夫です。
壊死性腸炎などで、腸の手術を行った赤ちゃんは、お腹の張りや、嘔吐、便の状態などに注意が必要です。
また、出血後水頭症で、シャント手術を行っている赤ちゃんは食欲や嘔吐、機嫌などにも気を付けてあげてください。
離乳食は修正月齢で5か月くらいから始めますが、呼吸器や消化器に問題がある場合などは、病院で相談しながら始める時期を決めたほうが安心です。
柔らかいマットレスは危険=ベビーベッドは適度な『硬さ』のものを!!
 柔らかいマットレスは赤ちゃんの顔が埋もれて窒息する危険があり、硬めのものが安全です。また、赤ちゃんは、寝ている間にたくさんの汗をかきます。汗が溜まってしまうとカビや汚れの原因にもなりますので、通気性や放湿性にも優れ、洗うことのできるものがおすすめです。
柔らかいマットレスは赤ちゃんの顔が埋もれて窒息する危険があり、硬めのものが安全です。また、赤ちゃんは、寝ている間にたくさんの汗をかきます。汗が溜まってしまうとカビや汚れの原因にもなりますので、通気性や放湿性にも優れ、洗うことのできるものがおすすめです。
チャイルドシートは寝られるベッドタイプのものを !!
からだが小さい早産児も、車に乗るときにはチャイルドシートが必要です。からだが前屈すると呼吸が妨げられるので、横に寝られるベッドタイプのものを選ぶのが安全です。
小さく生まれた赤ちゃんの記録=Little Baby Handbook of Hiroshima
2021年4月にひろしまリトルベビーハンドブックが広島県より発行され、配布が開始されました。小さく生まれた赤ちゃんのご家族が知っておきたいこと、先輩ママからのメッセージなどが掲載されています。通常の母子健康手帳のサブブックで、出生体重が1500g未満または33週未満で生まれた赤ちゃんとご家族、それ以外でも低出生体重児であればもらえます。是非、がんばっている小さな命の記録とご家族の思いを残してあげてください。

https://www.pref.hiroshima.lg.jp/soshiki/248/little-baby-handbook.html
さいごに
毎日の子育ての中でお母さんは誰にも言えない悩みをひとりで抱えているかもしれません。子どもは毎日少しずつ成長しています。日々その変化を見つけ、できたことを一緒に喜んであげてください。そしてもし、発育発達の遅れから何らかの障害が疑われたら、医師に疑問点を尋ねてください。そして、育てる上での難しさがあれば、早い段階で地域の療育サービスなどの支援を利用することも大切です。
あなたの周りにはたくさんの支援者がいます。一人で抱え込まないで下さいね。
ではまた。Byばぁばみちこ
